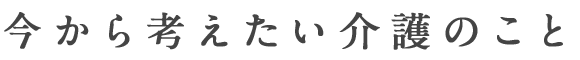介護について考えていますか?
介護認定者は公的介護保険制度スタート時の
256万人から641万人へ2倍以上に増加
(注)2017年度から全市町村で介護予防・日常生活支援総合事業を実施している。
- ※東日本大震災の影響により、2010年度の数値には福島県内5町1村の数値は含まれていない。
出所:厚生労働省 「平成29年度 介護保険事業報告」
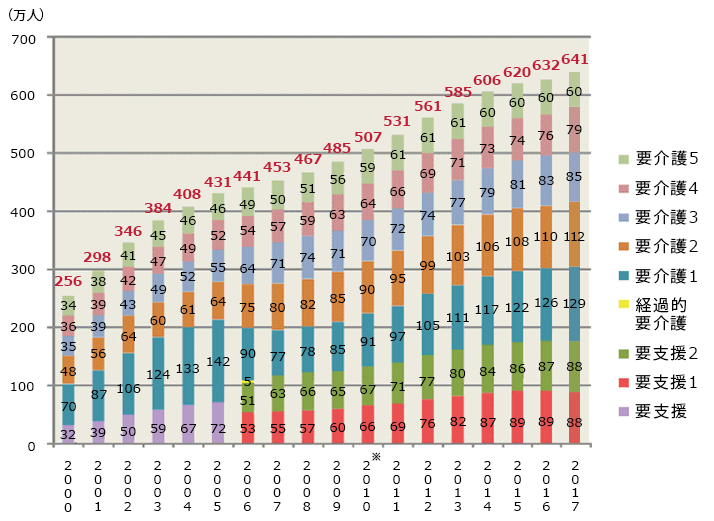
要介護認定の流れ
- <申請>
-
- 介護サービスの利用を希望する方は、市区町村の窓口で「要介護(要支援)認定」の申請をします。第1号被保険者は「介護保険の被保険者証」、第2号被保険者は「医療保険の被保険者証」が必要です。
- <調査・審査・判定>
-
- 市区町村の認定調査員(指定居宅介護支援事業者等に委託可能)による心身の状況調査(認定調査)及び主治医意見書に基づくコンピュータ判定(一次判定)を行います。
- 保健・医療・福祉の学識経験者により構成される介護認定審査会により、一次判定結果、主治医意見書等に基づき審査判定(二次判定)を行います。
- <通知>
-
- 認定結果は、原則として申請から30日以内に市区町村から通知されます。
- <ケアプラン作成>
-
- 要介護度1~5と認定された方は、在宅で介護サービスを利用する場合、居宅介護支援事業者と契約し、その事業者のケアマネージャーに依頼してケアプランを作成してもらいます。施設へ入所を希望する場合には、希望する施設に直接申し込みます。要支援1・2と認定された方は、地域包括支援センター*で担当職員が介護予防サービス計画(介護予防ケアプラン)を作成します。
- <サービスの利用>
-
- サービス事業者に「介護保険被保険者証」と「介護保険負担割合証」を提示して、ケアプランに基づいた居宅サービスや施設サービスを利用します。
- * 市区町村に1つ以上設置されている、地域の高齢者が健康で安心して暮らせるよう保健・医療・福祉の面から総合的に支援するための機関。地域によっては名称が異なる場合があります。
出所:厚生労働省 要介護認定に係る制度の概要、介護保険制度について
介護サービス事業所情報はこちら
要介護度別の身体の状態のめやす(例)

出所:公益財団法人 生命保険文化センター「要介護度別の身体状態のめやす」をもとに三菱UFJ信託銀行作成
ご家族やご自身に介護が必要なときは
明日突然やってくるかもしれません
出所:厚生労働省 平成28年「国民生活基礎調査の概況」をもとに三菱UFJ信託銀行作成
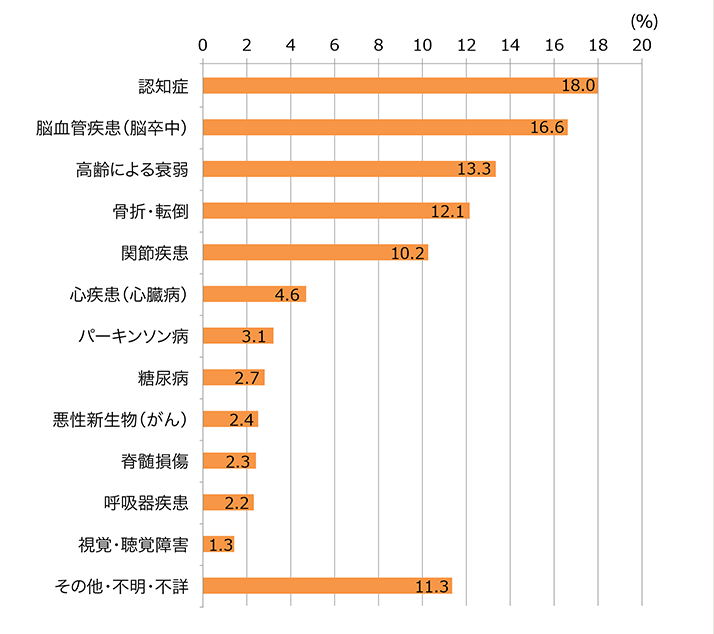
要介護認定者が年々増加傾向にあることに加え、介護が必要となった原因も多岐にわたります。厚生労働省の調査によると、介護が必要となった原因の上位は、以下の通りとなっています。
- 1位:認知症
- 2位:脳血管疾患(脳卒中)
- 3位:高齢による衰弱
- 4位:骨折・転倒
- 5位:関節疾患
「ロコモ」の進行を防ごう
運動器の障害のために移動機能(立つ・歩く・走る・座るなど)の低下をきたした状態を「ロコモティブシンドローム(略称:ロコモ、和名:運動器症候群)」といいます。これは2007年、日本整形外科学会が提唱した概念です。
骨や関節・筋力の衰えによりロコモが進行してしまうと、歩行障害から介護が必要となるリスクが高まるとされています。ロコモを予防するため、バランスのよい食事と適度な運動を心がけ、健康維持を目指しましょう。
6割超の介護者が同居の親族です
配偶者が介護者である割合が
25.2%と最も多い
平成28年
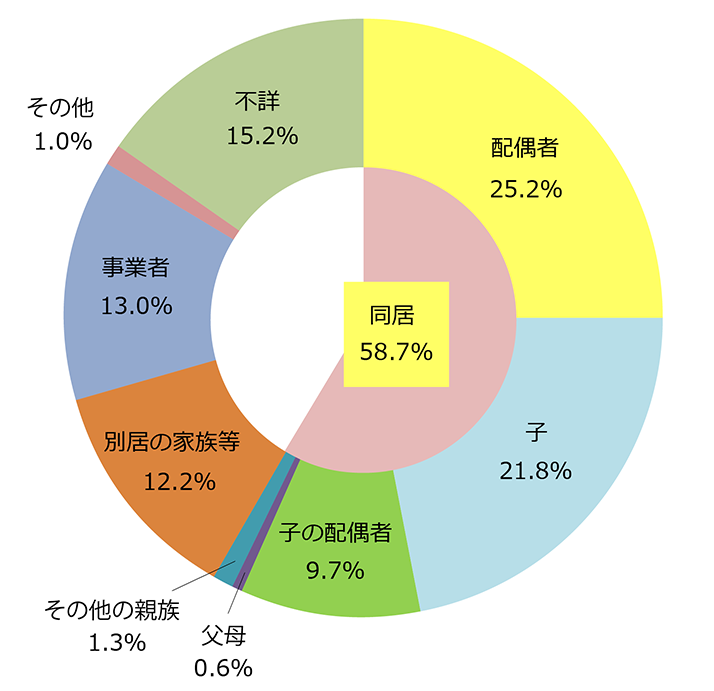
出所:厚生労働省 平成28年「国民生活基礎調査の概況」
同居での介護者は
配偶者・子・子の配偶者がほとんどで
7割近く女性が担っています
同居での介護者の性別割合
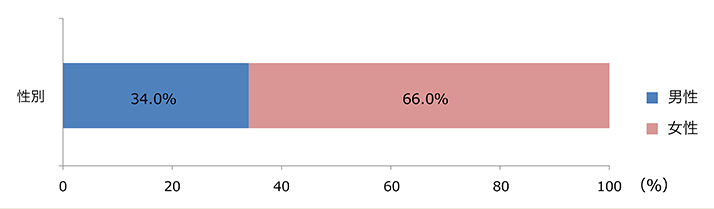
出所:厚生労働省 平成28年「国民生活基礎調査の概況」「同居の主な介護者の性・年齢階級別構成割合」
老老介護の現実を知っていますか
80歳以上の男性の介護者は
25%近くにのぼります
同居での介護者の性別年代別割合
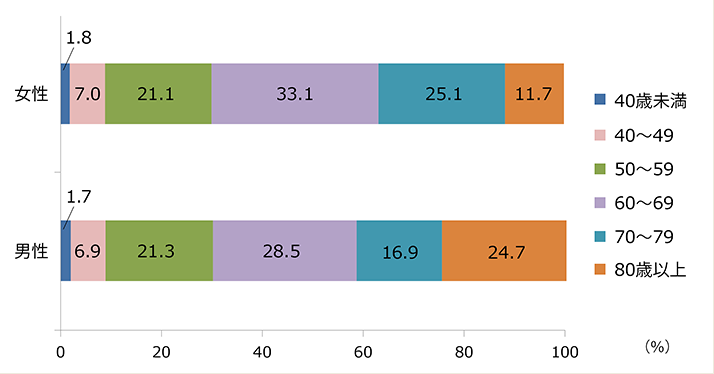
出所:厚生労働省 平成28年「国民生活基礎調査の概況」「同居の主な介護者の性・年齢階級別構成割合」
要介護状態区分が上がっていくと
施設サービスを受ける割合が
上がっていきます
(2020年/令和2年)
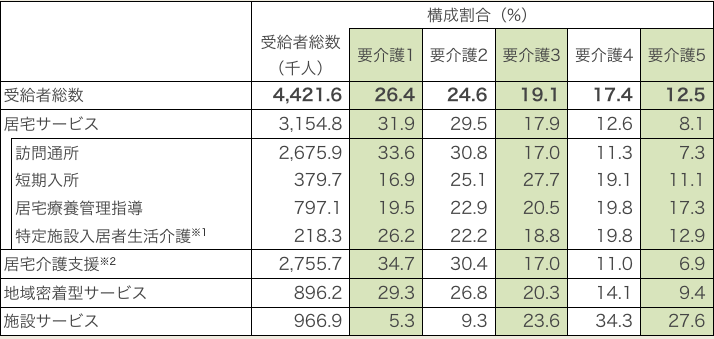
- (注1)同一月に2種類以上のサービスを受けた場合、サービスごとに1人と計上するが、各計および受給者総数には1人と計上する。
- (注2)介護保険の各種サービスを利用する際にはケアプラン(介護支援計画)が必要です。
- ※1特定施設入居者生活介護とは、(介護付)有料老人ホーム、養護老人ホーム、軽費老人ホーム、サービス付き高齢者向け住宅に入居している要介護者に対して、介護サービス計画に基き、入浴・排泄・食事等の介護、その他の日常生活上ならびに療養上のお世話、機能訓練をすることを指します。
- ※2居宅介護支援とは、自宅、住宅型有料老人ホーム、サービス付き高齢者向け住宅で介護を受けている人が、適切に介護保険サービスを利用できるよう、都道府県知事の指定を受けた居宅介護支援事業者や施設にいるケアマネージャー(介護支援専門員)がサポートすることを指します。
出所:厚生労働省 介護給付費実態統計月報(令和2年1月審査分)

出所:東京都福祉保健局「あんしん なっとく 高齢者向け住宅の選び方」をもとに三菱UFJ信託銀行作成
近年急激に増加している「サービス付高齢者向け住宅(サ高住)」は、入居時に高額な前払い金が不要な場合が多く、敷金程度の負担で入居開始することが出来ます。(初期費用や月額費用が高額なサ高住も存在します)
ただし、サ高住は施設ではなく住宅の扱いとなるため、あくまでも居住スペースの提供であり、基本サービスとして状況把握(安否確認)、生活相談サービスが(東京都内ではこれに加え緊急時対応も)必ず提供されます。それ以外の高齢者向けサービスは上乗せ(別契約)となります。自治体から指定を受けている外部事業所のサービスを利用するというかたちとなります。
利用サービスが増加すると毎月の費用負担も大きく増えることとなります。また、要介護度が重度化した時等、再度住み替えが必要となる場合もあります。
このように、介護施設により特徴は異なりますので、まずは市区町村の相談窓口や地域包括支援センター、保健センター、ケアマネージャーなどに相談してみましょう。
介護しながら働きつづけるためのポイントは?
1年間に約10万人が
介護・看護のために離職しています
(平成28年10月~29年9月)

出所:総務省「平成29年 就業構造基本調査」
介護しながら働きつづけるには
- ポイント1:
- 職場に「家族等の介護を行っていること」を伝え、必要に応じて勤務先の「仕事と介護の両立支援制度」を利用する
- ポイント2:
- 介護保険サービスを利用し、自分で「介護をしすぎない」
- ポイント3:
- 介護保険の申請は早目に行い、要介護認定前から調整を開始する
- ポイント4:
- ケアマネージャーを信頼し、「何でも相談する」
- ポイント5:
- 日ごろから「家族や要介護者宅の近所の方々と良好な関係」を築く
- ポイント6:
- 介護を深刻に捉えすぎずに、「自分の時間を確保」する
出所:厚生労働省 仕事と介護 両立のポイントーあなたが介護離職しないためにー
介護離職を防ぐために
介護は突発的に発生することや、介護を行う期間・方策も多種多様であることから、仕事と介護の両立が困難となり、離職を選択するケースも少なくありません。介護サービスの存在・内容を十分に知らないことで、ひとりで抱え込んでしまうこともあるでしょう。
しかし、継続的に介護を行うためには経済的な負担がかかります。また、介護が終了した後の生活を視野に入れて考えても、経済的基盤は重要です。介護に直面しても、すぐに退職することなく、仕事と介護を両立するための制度を活用して、仕事を続けながらの介護を目指しましょう。
また、介護保険制度・介護サービスの概要を把握しておくことや介護に直面した時にどこに相談すればよいか、その窓口を知っておくことも重要です。
事前にしっかり準備しておきましょう。
介護保険や介護サービス、
利用できる制度など
どのくらいご存知ですか?
介護保険は、高齢者の介護を社会全体で支え合う仕組みです。
介護保険の被保険者は、65 歳以上の方(第1号被保険者)と、40 歳から64 歳までの医療保険加入者(第2号被保険者)に分けられます。
第1号被保険者は、原因を問わずに要介護認定または要支援認定を受けたときに介護サービスを受けることができます。
また、第2号被保険者は、加齢に伴う疾病(特定疾病※)が原因で要介護(要支援)認定を受けたときに介護サービスを受けることができます。
要介護(要支援)認定者数は、平成29年度末現在で約641万人となっており、うち第1号被保険者は約628万人(男性193万人、女性435万人)、第2号被保険者は13万人(男性7万人、女性6万人)となっています。
- ※特定疾病
- 1.がん(末期)2.関節リウマチ 3.筋萎縮性側索硬化症 4.後縦靱帯骨化症 5.骨折を伴う骨粗鬆症 6.初老期における認知症 7.進行性核上性麻痺、大脳皮質基底核変性症およびパーキンソン病 8.脊髄小脳変性症 9.脊柱管狭窄症 10.早老症 11.多系統萎縮症 12 糖尿病性神経障害、糖尿病性腎症および糖尿病性網膜症 13.脳血管疾患 14.閉塞性動脈硬化症 15.慢性閉塞性肺疾患 16.両側の膝関節または股関節に著しい変形を伴う変形性関節症
出所:厚生労働省 平成29年度「介護保険事業状況報告(全国計)」
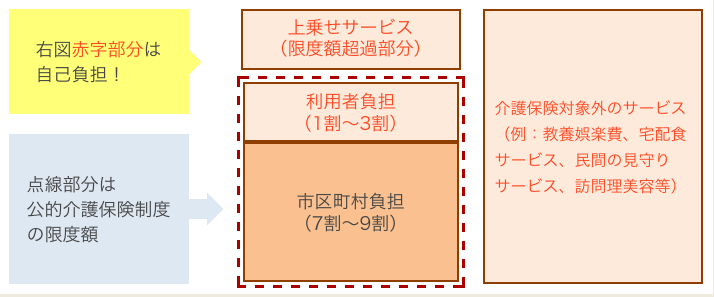
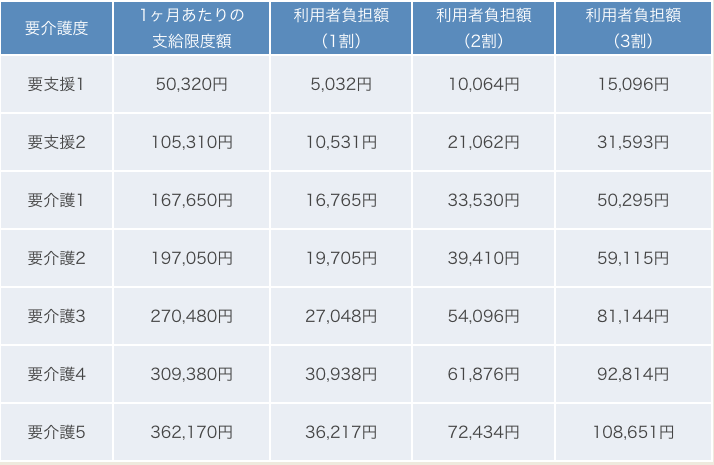
- ※1、2、3割負担の額は、高額介護サービス費適用前の金額です。
- ※支給限度額は標準的な地域の例です。
出所:公益財団法人 生命保険文化センター「在宅サービス・地域密着型サービスの支給限度額と利用の目安(2019年10月~)」をもとに三菱UFJ信託銀行作成
2018年8月1日より、利用者負担割合が見直されました

- ※1 「合計所得金額(給与収入や事業収入等から給与所得控除や必要経費を控除した額)220万円以上」かつ「年金収入+その他合計所得金額340万円以上(単身世帯の場合。夫婦世帯の場合463万円以上)」とすることを想定。⇒単身で年金収入のみの場合344万円以上に相当。
- ※2 「合計所得金額160万円以上」かつ「年金収入+その他合計所得金額280万円以上(単身世帯の場合。夫婦世帯の場合346万円以上)」⇒単身で年金収入のみの場合280万円以上に相当
出所:厚生労働省 地域包括システムの強化のための介護保険法等の一部を改正する法律のポイント
世代間・世代内の公平性を確保しつつ、制度の持続可能性を高める観点から、2割負担者のうち、特に所得の高い層の負担割合が3割に見直されることになっています。(負担上限額は月額44,400円)
3割負担となり、負担増となる方は約12万人であり、これは受給者全体の約3%です。
(注)特別養護老人ホーム入所者の方の場合、一般的な費用額の2割相当分はすでに44,400円の上限にあたっているため、3割負担になっても負担増となる方はほとんどいません
高額介護サービス費について
介護保険で受けられる介護サービスを利用する場合に支払う利用者負担には月々の負担の上限額が設定されています。
1ヶ月に支払った利用者負担の合計が負担の上限を超えたときは、超えた分が払い戻される制度です。
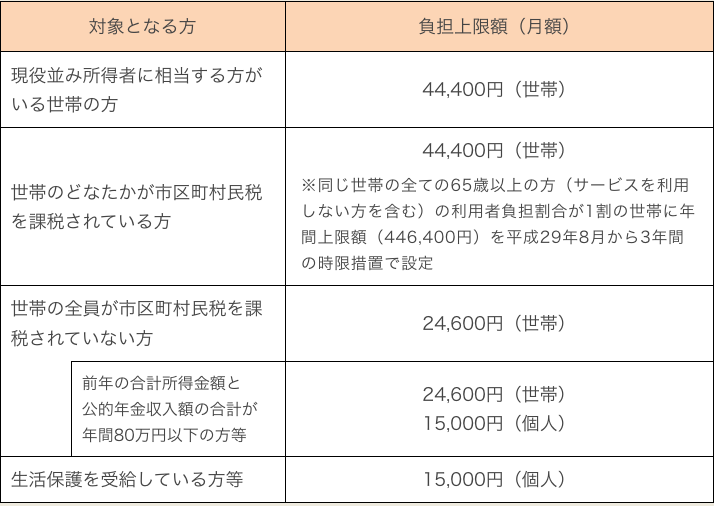
- (注)「世帯」とは、住民基本台帳上の世帯員で、介護サービスを利用した方全員の負担の合計の上限額を指し、「個人」とは、介護サービスを利用したご本人の負担の上限額を指します
出所:厚生労働省 月々の負担の上限(高額介護サービス費の基準)が変わります
老人ホームなどの居住費や食費、差額ベッド代、生活費などを含むことはできません。
また、在宅で介護サービスを受けている場合の福祉用具の購入費や住宅改修費などについても高額介護サービス費の支給対象とはなりません。
医療費負担も一定以上ある場合、
家計の負担を軽減できる制度があります
高額医療・高額介護合算療養費制度
医療保険、介護保険サービスの両方を利用し、同一の医療保険制度(国民健康保険、後期高齢者医療制度、会社の健康保険など)に属する世帯について、世帯単位で自己負担合計金額が限度額を超えた場合に超えた分の金額が支給される制度です。
世帯内の同一の医療保険の加入者の方について、毎年8月から1年間にかかった医療保険と介護保険の自己負担額(高額療養費及び高額介護(予防)サービス費の支給を受けることができる場合には、その額を除く)(※1)を合計し、次の基準額を超えた場合(※2)に、その超えた金額を支給します。
- ※1 医療保険・介護保険の自己負担額のいずれかが0円である場合は支給しません。また、70歳未満の医療保険の自己負担額は、医療機関別、医科・歯科別、入院・通院別に21,000円以上ある場合に合算の対象となり、入院時の食費負担や差額ベッド代等は含みません。
- ※2 その超えた金額が501円以上の場合に限ります。
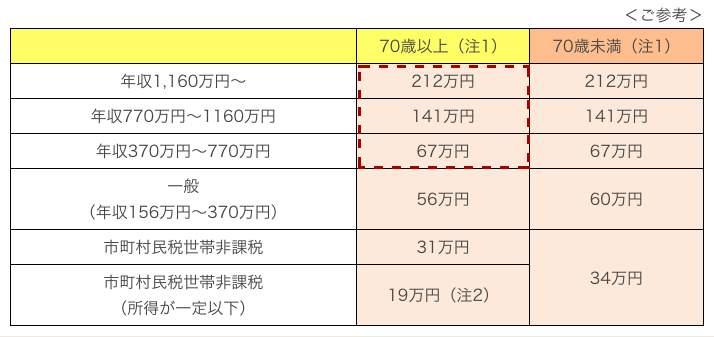
- (注1)対象世帯に70~74歳と70歳未満が混在する場合、まず70~74歳の自己負担合算額に限度額を適用した後、残る負担額と70歳未満の自己負担合算額を合わせた額に限度額を適用する。
- (注2)介護サービス利用者が世帯内に複数いる場合は31万円。
出所:厚生労働省 高額療養費制度の見直しについて(概要)
計算期間は、毎年8月1日から翌年7月31日までの12か月です。支給申請は毎年7月31日(基準日)時点で加入している医療保険への申請となります。当てはまる区分で年間の医療費と介護費用の自己負担額合計が、限度額を超える場合には申請することができます。ただし、同一の医療保険でなければならないので、例えば親御さんは後期高齢者医療制度に加入、そのお子様は会社の健康保険に加入している場合は合算できません。計算対象とならない費用もありますので詳しくは市区町村の保険課・年金課等にお問い合わせください。
介護保障の準備をしていますか?
介護保障の準備をしていない方が半数
しかも60歳代でも3割の方が
「準備をしていない」
突然ご自分やご家族に
介護が必要になったとき、どうしますか?
(2019年/令和元年)(複数回答)
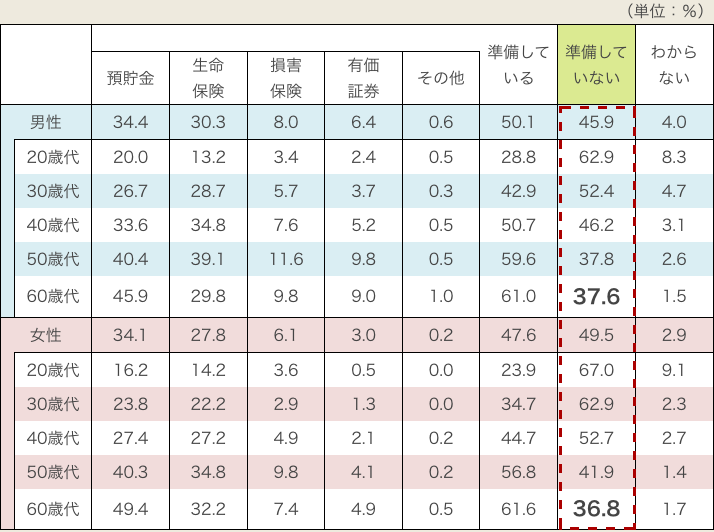
出所:生命保険文化センター 令和元年度 生活保障に関する調査(令和元年12月発行)
準備している方としていない方の割合は半々ですが、なんと60歳代でも30%超の方が介護保障の準備をしていないという結果になりました。
これまで健康であった方にも「介護」は突然やってきます。ご自身やご家族のために、若いうちから準備をはじめることが大切です。